更新が少し空きました。
目まぐるしく入れ替わるコロナの現況と、株価、債券利回りで、キャッチアップするのがいっぱいいっぱいでの毎日です。
そのなかでひとつヒヤッとする事件。
皆さんはスピンオフって知っていますでしょうか?
私はファイザー株で初めて経験しました。
<広告>
スピンオフとは会社分割にともない株式が分割されること
ネットを検索すると、今回のことを経験された方は少なくなかったようです。
今回は、米ファイザーが特許切れ医薬品事業を行う子会社アップジョンをスピンオフし、同業のマイラン社と合併。あらたにViatris(ヴィアトリス)という新会社になったそうです。
問題は、切り離された部分の株が、確定申告が必要となる、一般預かりになることです。
通常は特定口座を使用して、取得価格や損益通算を証券会社にお願いしている方が多いと思います。しかしスピンオフは範囲外なのです。
>
ん??一般預かりになっている??そして、VTRSってなんだ?買った覚えないけど。
SBI証券を使ってるのですが、問い合わせしてみると、ファイザー はスピンオフがありましたので、、、ということでした。どういうこと?
こんなリアクション、私も同様でした。
証券会社の記録にはこうあります。
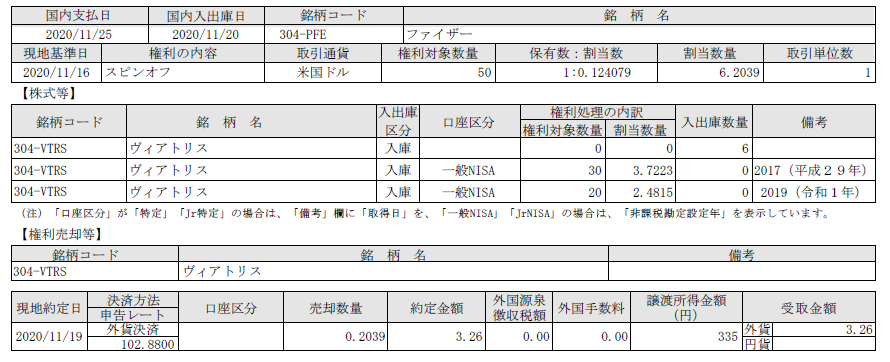
しかし最も大事な点は、
「取得価格を記録しておかないと、売却時に大きなペナルティーを負う」
ことにあります。
もしも取得価格が分からなければ、
「売却価格の5%を原価とすることができる」となります。「できる」もなにも、売価の5%が原価ってめちゃくちゃ懲罰的な課税やんけ。
<広告>
取得価格の計算を大急ぎでする
証券会社の記録って、多くの人は電子記録になっていると思います。したがって、5年くらいしか保持してもらえません。すべてダウンロードして持っておくのも手ですが、何をいつ買ったかって、覚えてますか?普通。

私はたまたま前述の記録から、2017年と2019年の記録を引き出すことができたため、取得価格を計算することができました。
結果的に、もともと少額だったので問題ないのですが、

31.58ドルで取得になったので、現在は13.59ドル。
-57%での損金を申告することになりますが。もし価格がわからなければ、+95%で売却価格の95%×20%で約19%の税金がかかることになってしまってました。
ここで教訓。
スピンオフ発生前には、所持している株にアラートが送信されてきます。
意味わからなければ、その時点でのポートフォリオのスクショを取っておきましょう!
なんだか怪しければポートフォリオのスクショ!
これにつきます。
では。
<広告>



 ViVi
ViVi



